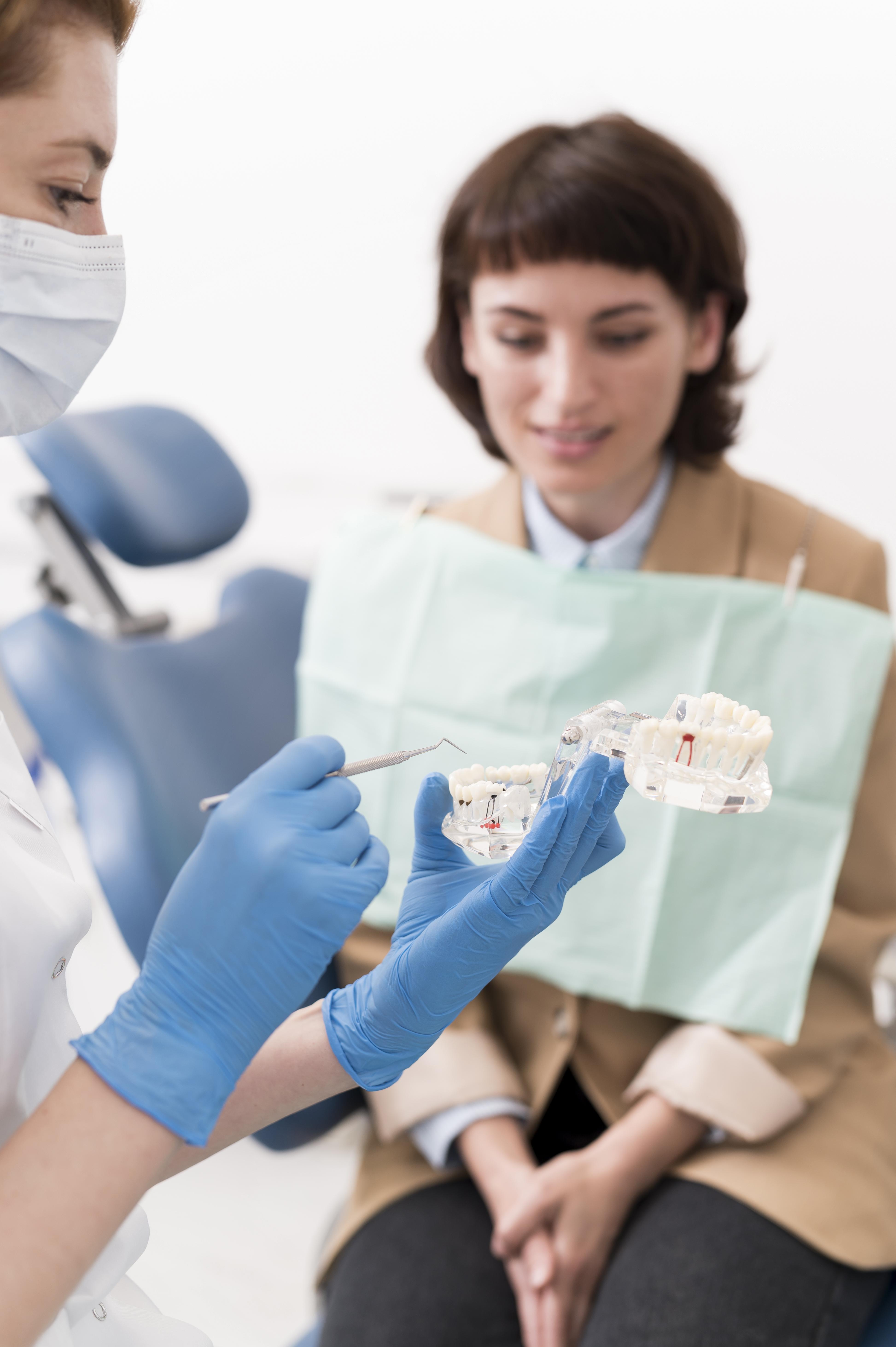
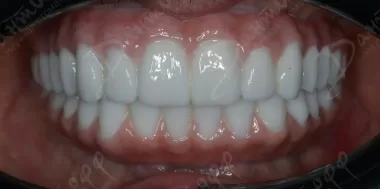
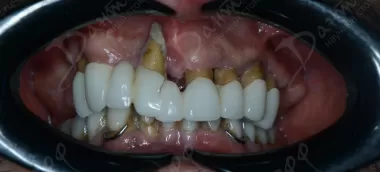
Здравствуйте. Ваши опасения понятны, но в описанной ситуации мостовидная конструкция с опорой на соседние импланты может быть вполне разумным вариантом.
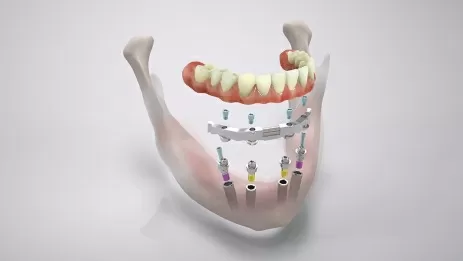
Если на месте удалённой верхней шестёрки действительно выраженный дефицит кости и для новой имплантации требуется костная пластика с длительным ожиданием, то врач предлагает классическую альтернативу - мост на уже имеющихся имплантах 5 и 7 зубов.
Что касается жевания, то при правильном изготовлении мост на двух имплантах с промежуточной коронкой в области шестёрки обычно позволяет полноценно жевать. Более того, именно верхняя шестёрка является одним из наиболее благоприятных участков для таких конструкций.
Опасение, что мост «растолкает» импланты, не совсем верно. Импланты жёстко интегрированы в кость и не могут смещаться так, как собственные зубы. Если конструкция правильно рассчитана, она не деформирует прикус и не раздвигает импланты.
По поводу атрофии кости ситуация сложнее. Да, отсутствие импланта в области шестёрки может привести к некоторой атрофии кости в этом участке. Однако если мост будет установлен и зона будет получать функциональную нагрузку через соседние импланты, эстетические изменения снаружи лица обычно минимальны. Тем более речь идёт о боковом отделе верхней челюсти, а не о зоне улыбки.
С другой стороны, если вы планируете в будущем всё-таки установить отдельный имплант в область шестёрки, то мост может затруднить реализацию этого плана, особенно если кость продолжит уменьшаться. Поэтому здесь важно понять, рассматриваете ли вы имплантацию в перспективе или хотите решить вопрос окончательно уже сейчас.
Лично меня в вашей истории больше настораживает другое: постоянные кисты, воспаления и необходимость удаления зубов после 35 лет. Если такая ситуация затрагивает многие зубы, имеет смысл дополнительно оценить состояние пародонта, качество лечения каналов на остальных зубах и общее состояние костной ткани, чтобы не решать проблемы по одной, а понимать общую картину.
В целом, если импланты 5 и 7 зубов стоят надёжно, кость вокруг них стабильна и ортопед уверен в конструкции, мост через область шестёрки является абсолютно рабочим вариантом и часто позволяет избежать длительного лечения с костной пластикой и повторной имплантацией.