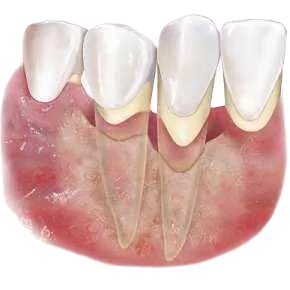
Да, по вашему описанию это нормальная картина на следующий день после удаления зуба.
Небольшая боль в десне в первые дни - это естественно, ткани травмированы и заживают. Ощущение, что в лунке «что-то есть», связано с наличием кровяного сгустка, который как раз и защищает рану. Налёт белого или желтоватого цвета - это фибрин, защитная плёнка, а не гной. Это признак того, что заживление идёт правильно.
Сейчас важно не трогать лунку языком и не пытаться её «проверять», не полоскать активно рот и не жевать на этой стороне. Также не стоит греть щёку.
Поводом для обращения к врачу будет ситуация, если боль начнёт усиливаться на второй или третий день, появится неприятный гнилостный запах или привкус, усилится отёк или поднимется температура.
На данный момент всё выглядит как нормальное заживление после удаления.

Здравствуйте. По вашему описанию это уже не похоже на обычную локальную проблему с зубом. Слабость, боль в затылке с одной стороны, боль в ноге и изменения в области корня зуба - это сочетание симптомов, которое требует внимания и очной оценки. Если в области зуба мудрости есть воспаление, киста или гнойный процесс, это действительно может давать общее недомогание и слабость. Но такие зубные проблемы, как правило, не вызывают боль в ноге и не дают настолько разнородную симптоматику по всему телу. Боль в затылке может быть связана с напряжением мышц шеи, неврологическими причинами или сосудистыми особенностями. Боль в ноге также чаще имеет неврологическое или мышечное происхождение. Поэтому в вашем случае нельзя ограничиваться только стоматологией. Лучше как можно быстрее обратиться к врачу для очной оценки. Оптимально начать с терапевта или невролога, а параллельно показать зуб стоматологу и сделать снимок или КТ, чтобы исключить воспаление в области корня зуба мудрости. Если состояние ухудшается, появляется температура, усиливается головная боль, возникает онемение или слабость в конечностях, нужно обращаться срочно. В данной ситуации важно не откладывать обследование, потому что причина может быть комбинированной и не только стоматологической.

Здравствуйте. По вашему описанию это почти наверняка травматическое образование слизистой, чаще всего фиброма. Такое возникает из-за постоянного прикусывания щеки в одном и том же месте, и ткань в ответ начинает уплотняться и разрастаться. Поэтому образование плотное, розовое, не болит и снова появляется даже после того, как его частично травмировали. То, что вы случайно откусили часть, а через несколько дней оно восстановилось до прежнего размера, является типичной ситуацией. Пока сохраняется травма, слизистая будет реагировать таким образом, и само это не пройдёт. В большинстве случаев такие образования доброкачественные и не представляют опасности. Однако их всё равно нужно показать врачу, потому что они постоянно травмируются, мешают и требуют точного подтверждения диагноза. Лечение обычно несложное. Образование аккуратно удаляют под местной анестезией, после чего при необходимости корректируют прикус или устраняют травмирующий фактор, чтобы это место больше не повреждалось. Заживление, как правило, проходит быстро. Тянуть с этим не стоит, потому что при постоянном прикусывании образование будет снова и снова увеличиваться и доставлять всё больше дискомфорта. Понимаю ваш страх, но в данном случае визит к врачу - это быстрый и относительно простой способ окончательно решить проблему.

Здравствуйте. На 3-й день после удаления, особенно если было разрезание десны, такие ощущения могут быть как нормой, так и началом воспаления - важно различить. Что чаще всего нормально на 3-й день:
- бело-жёлтый налёт в лунке - это фибрин (защитная плёнка, не гной),
- лёгкая болезненность,
- небольшое подкрашивание слюны кровью,
- дискомфорт при нажатии.
Что должно насторожить:
- неприятный гнилостный запах из лунки,
- усиливающаяся боль (особенно пульсирующая, отдаёт в ухо/висок),
- сильный неприятный привкус,
- ощущение «пустой сухой лунки»,
- нарастающий отёк.
Если вы просто видите налёт и иногда немного сочится кровь - это чаще нормальное заживление после операции. Но если есть запах и привкус - это может быть начальный альвеолит.
Что делать сейчас: не трогать лунку и не «проверять» её,
- не полоскать активно,
- можно делать аккуратные ванночки с хлоргексидином или мирамистином 2 раза в день,
- не жевать на этой стороне.
Если в ближайшие 1-2 дня станет легче - всё идёт нормально.
Если боль или запах усилятся - лучше показаться врачу, чтобы лунку обработали.
Если хотите, уточните: есть ли запах, какая боль (слабая или нарастающая), удаляли обычный зуб или сложный (с разрезом, как вы написали). Скажу точнее, норма это или уже стоит идти к врачу.

Здравствуйте. Понимаю вашу ситуацию, но скажу честно и по делу.
- Про антибиотики
Самостоятельно менять антибиотик (с линкомицина на Азитромицин) без врача - нежелательно.
Почему:
– разные бактерии чувствительны к разным препаратам,
– если уже начали один антибиотик, «перескакивать» может снизить эффективность,
– боль при зубе мудрости часто связана не столько с инфекцией, сколько с воспалением десны (перикоронит), и антибиотик вообще может не дать быстрого эффекта.
То, что раньше помогал азитромицин - не значит, что сейчас причина та же.
- Почему нет эффекта от линкомицина
Через 2 дня отсутствие выраженного эффекта - не редкость.
Плюс если это:
– воспаление десны над зубом,
– «капюшон» над зубом мудрости, антибиотик сам по себе проблему не убирает. - Что реально поможет сейчас (в дороге)
– Обезболивающее (например, Нимесулид или ибупрофен) по инструкции.
– Полоскания/ванночки:
• хлоргексидин 0,05%
• или мирамистин
2-3 раза в день (не активно полоскать, а держать и сплёвывать)
- Максимально чистить эту область (если возможно аккуратно щёткой).
- Не жевать на этой стороне.
- Когда срочно прекращать рейс и к врачу
Если появится:
– отёк щеки,
– трудно открыть рот,
– температура,
– усиливающаяся боль,
– боль при глотании.
Это уже опасно.
- Можно ли перейти на азитромицин
С медицинской точки зрения - лучше не «миксовать» антибиотики без осмотра.
Если совсем нет возможности попасть к врачу, то обычно:
– либо продолжают текущий курс,
– либо меняют полностью, но это должен назначать врач.
Сейчас ваша ситуация больше похожа на воспаление вокруг зуба мудрости, а не на «чистую» инфекцию, поэтому антибиотик может и не дать быстрого эффекта. Основное - снять воспаление местно и контролировать симптомы.
Если хотите, напишите:
- есть ли отёк,
- трудно ли открывать рот,
- десна над зубом «нависает» или нет.
Скажу точнее, насколько это безопасно ехать в рейс.

По описанию у вас была хроническая инфекция у корня 6-ки (свищ, «карман» на снимке). После начала лечения стало лучше - это ожидаемо. Но появление онемения губы - важный симптом, на который нужно обратить внимание. С чем может быть связано онемение:
- Влияние на нижнечелюстной нерв
Корни нижней 6-ки находятся рядом с нижнечелюстным каналом, где проходит нерв.
Если:
- воспаление было выраженным,
- киста/очаг близко к нерву,
- или лекарство (например UltraCal XS) вышло за верхушку корня, это может раздражать нерв. Отсюда - онемение нижней губы (это классический признак). - Обострение воспаления
Даже если «бугорок» ушёл, в глубине мог остаться отёк или давление на нерв. - Распространение ощущений
Онемение верхней губы, скулы, затылка чаще не связано напрямую с этим зубом. Это может быть:
- реакция нервной системы на стресс/боль,
- мышечное напряжение,
- либо общее нейропатическое ощущение.
Но нижняя губа - это именно «зона» этого нерва, и это ключевой симптом.
Что важно сейчас: сделать КТ этой области (если ещё не делали после начала лечения).
Нужно понять насколько близко очаг к нерву, есть ли выход материала за корень, есть ли давление на канал. Не тянуть с лечением. Если есть онемение, это показание к активным действиям (перелечивание или удаление).
По поводу удаления - удаление в такой ситуации часто оправдано, если есть хронический очаг, есть риск для нерва, зуб сомнительный по прогнозу.
После удаления:
- если причина была в давлении воспаления - онемение часто постепенно уменьшается;
- если нерв был раздражён лекарством или воспалением - восстановление может занять недели или месяцы;
- в большинстве случаев чувствительность частично или полностью возвращается.
Важно: «сгнившая кость» - это не совсем корректное понятие. Есть воспаление кости, но его убирают при лечении/удалении.
Онемение, скорее всего, связано с близостью воспаления или материала к нижнечелюстному нерву. Это серьёзный, но известный сценарий. Ваша тактика (контроль и план удаления) в целом правильная, но желательно подтвердить всё по КТ.

Здравствуйте. Ситуация серьёзная, но не всегда критичная - всё зависит не от «ощущений», а от того, как именно стоит имплант в кости и сколько вокруг него кости и десны.
Что означает «слишком широкий имплант»? Это может быть проблемой, если мало костной ткани вокруг импланта, он расположен слишком близко к наружной стенке (к губе), есть риск «просвечивания» или оголения, нарушены расстояния до соседних зубов. Но если имплант стоит полностью в кости и соблюдены расстояния - даже более широкий имплант может нормально функционировать.
Какие могут быть риски в перспективе:
- истончение и «проседание» десны, особенно в зоне улыбки,
- оголение металла или серый оттенок десны,
- проблемы с эстетикой (асимметрия десны),
- воспаление, если кости вокруг мало,
- сложность сделать красивую коронку.
В зоне клыка это особенно важно, потому что это эстетическая зона.
Нужно ли переустанавливать имплант? Решение принимается только по КТ и осмотру. Имплант лучше удалить и поставить заново, если: он частично вне кости или «упирается» в наружную стенку, очень тонкая кость вокруг (менее 1-1,5 мм), есть риск быстрого оголения, положение сильно неудачное по отношению к будущей коронке.
Можно оставить, если имплант полностью в кости, есть достаточная толщина кости вокруг, десна выглядит стабильно, врач может сформировать нормальный контур коронки.
Что важно сделать сейчас (это ключевой момент):
- Сделать контрольное КТ
Именно после установки. - Оценить толщину кости вокруг импланта и положение относительно десны и соседних зубов.
- Получить второе мнение (ортопед + хирург)
Не того же врача, а независимого.
Неделя после установки - это как раз тот период, когда ещё можно принять решение. Позже это будет сложнее.

По описанию это очень похоже на травму слизистой щёки зубом мудрости + воспаление (часто называют травматическая язвочка или воспаление «капюшона» над зубом).
Зуб мудрости трёт щёку → появляется ранка → сверху белый центр (это налёт/фибрин, не гной) → вокруг воспаление → может отдавать под челюсть и в лимфоузлы.
Что можно сделать сейчас (в условиях вахты):
- Убрать травму
-старайтесь жевать на другой стороне
-если край зуба острый и постоянно цепляет - можно временно закрыть его ортодонтическим воском (если есть) или даже кусочком жвачки без сахара на время еды - Обработка- хлоргексидин или мирамистин 2-3 раза в день (просто подержать во рту, не активно полоскать)
- после еды обязательно - Обезболивание - ибупрофен или нимесулид по инструкции, если болит
- Местно - можно аккуратно наносить Холисал на это место 2 раза в день (он снимает воспаление и боль)
- Питание - исключить острое, кислое, горячее и не травмировать это место
Белый центр - это чаще нормальная защитная плёнка, а не гной. Но если начнётся сильный отёк щеки и трудно открыть рот, температура, усиливающаяся боль, тогда это уже серьёзное воспаление (перикоронит) и нужен врач срочно.
По возвращении обязательно показаться стоматологу - такие зубы часто приходится либо подтачивать, либо удалять, иначе ситуация будет повторяться.

Здравствуйте. У вас сложная, но понятная ситуация - одонтогенный гайморит после удаления зуба с переходом на пазуху. Да, в большинстве случаев одного правильно подобранного антибиотика достаточно. Клиндамицин - хороший выбор при одонтогенных инфекциях, после гайморотомии,тналичии аллергии на некоторые антибиотики. Добавлять второй антибиотик «на всякий случай» обычно не нужно - это не повышает эффективность, но увеличивает риск побочных эффектов.
Таблетки или уколы - что лучше?
Если: нет высокой температуры, состояние стабильное, вы можете принимать таблетки, то таблетированной формы вполне достаточно. Инъекции (в/в или в/м) обычно нужны, если тяжёлое состояние, высокая температура, выраженный отёк, невозможность принимать таблетки.
После гайморотомии при стабильном состоянии таблетки - это нормальная практика. У вас, скорее всего, был одонтогенный гайморит, связанный с зубом. Даже после удаления зуба инфекция могла остаться в пазухе, поэтому и потребовалась гайморотомия.
Что сейчас важно (не менее, чем антибиотик)?
- промывание носа солевыми растворами,
- препараты для дренажа пазухи (по назначению ЛОРа),
- контроль у врача,
- контрольный снимок/КТ при необходимости.
Антибиотик - это только часть лечения, важно ещё восстановить нормальный отток из пазухи.

Здравствуйте. По описанию это чаще всего не опасное состояние, но требует наблюдения. Что это может быть:
- Воспаление мелких слюнных желез
На кончике языка есть мелкие железы. При их раздражении или закупорке могут появляться небольшие плотные «горошины» в толще языка, лёгкая припухлость, умеренное покраснение. - Травматическое уплотнение
Если был прикус, ожог горячей пищей или раздражение, ткань может «уплотниться» на время. - Начальное воспаление слизистой (глоссит)
Иногда проявляется именно как локальные плотные участки.
Что менее вероятно, но важно помнить - кисты или доброкачественные образования (обычно растут медленно и заметнее снаружи).
Что делать сейчас:
- не трогать и не «прощупывать» постоянно,
- исключить горячее, острое, кислое,
- можно делать полоскания (ромашка, хлоргексидин),
- следить за динамикой.
Чаще всего такие уплотнения - это реакция на травму или воспаление мелких желез и проходят сами. Но если сохраняются или растут - лучше показаться стоматологу.
Наш портал предлагает уникальную возможность получить консультацию стоматолога бесплатно и не выходя из дома.
- Сегодня выходной, праздничный, тяжелый и т.д. день и стоматология рядом с домом закрыта? Окажем первую помощь дистанционно!
- Вы недовольны лечением? Получите независимое мнение эксперта в стоматологии.
- Вам кажется, что Вас «развели»? Проверьте так ли это — задайте вопрос врачу, уточните диагноз и цены с помощью нашего сайта.
- Есть рентгеновский снимок, нужен анализ и разбор ситуации. Может помочь даже снимок с телефона!
- Нужен классный врач? Убедитесь в компетентности наших профессиональных консультантов онлайн и приходите на очный прием!
Как задать вопрос
Нажмите на кнопку «Задайте Ваш вопрос», выберите врача-консультанта и заполните предлагаемую форму. Как можно подробнее опишите проблему — врач не может провести осмотр очно. Прикрепите к вопросу фото или рентгеновские снимки — это сделает консультацию лучше.
ВНИМАНИЕ! Помните!
- Наши специалисты не ставят диагноз онлайн и не назначают лечение. Все советы носят рекомендательный характер.
- Ответ на вопрос отправляется на тот адрес электронной почты, который Вы указываете при обращении к врачу, поэтому будьте внимательны при наборе!
- Прикрепляйте фотографии, снимки и т.п. информацию — эффективность онлайн консультации в Вашей власти!