Если на нёбе появилась шишка, сначала болела, а потом боль прошла, но сама шишка осталась, причин может быть несколько. Чаще всего это связано с воспалением около корня зуба.
Самый частый вариант - воспаление у корня зуба (гранулёма или свищ). Иногда инфекция из корня зуба выходит через кость и образует небольшой «шарик» на нёбе. Вначале он может болеть, затем боль уменьшается, но само образование остаётся.
Также возможны другие причины:
- киста или воспаление слюнной железы,
- травматическое уплотнение слизистой (например, после горячей пищи или травмы),
- воспаление десны около зуба.
Если шишка не проходит несколько дней или недель, полоскания обычно её не убирают, потому что проблема чаще находится глубже - у корня зуба или в тканях под слизистой.
Что нужно сделать:
- обратиться к стоматологу,
- сделать рентген или КТ, чтобы проверить состояние корней зубов рядом с этой областью.
Лечение зависит от причины. Чаще всего это:
- лечение или перелечивание каналов зуба, если есть воспаление у корня,
- иногда небольшое хирургическое лечение, если образовалась киста или свищ,
- если это просто травматическое уплотнение, врач может назначить местное лечение и наблюдение.
Важно не пытаться прокалывать или выдавливать эту шишку самостоятельно.
Если шишка увеличивается, появляется гной, сильная боль или температура - нужно обратиться к врачу как можно быстрее.

После такой ситуации небольшое усиление отёка на следующий день может быть. Когда в зубе был гнойный процесс и воспаление, ткани вокруг уже отёчные, и после вскрытия зуба и обработки каналов организм ещё некоторое время реагирует. Поэтому часто на 1-2 день отёк может немного увеличиться, а затем постепенно начинает спадать.
Что считается нормальным:
- зуб после лечения болит меньше или не болит,
- температура нормальная или слегка повышена,
- отёк не растёт быстро и не распространяется на глаз или шею,
- постепенно становится легче через 2-3 дня после начала лечения и антибиотиков.
Антибиотики начинают полноценно действовать обычно через 24-48 часов, поэтому в первые сутки улучшение может быть ещё незаметно.
Но нужно внимательно следить за состоянием. Нужно обязательно снова обратиться к врачу, если:
- отёк продолжает увеличиваться,
- появляется сильная боль или пульсация,
- становится трудно открывать рот или глотать,
- поднимается температура выше 38,
- отёк поднимается к глазу или распространяется на шею.
Что можно делать сейчас:
- принимать антибиотик строго по назначению врача,
- не греть щёку,
- стараться не жевать на этой стороне,
- можно прикладывать холод снаружи щеки на короткое время.
Итог: небольшое усиление отёка на следующий день после лечения возможно, особенно если было воспаление. Но если через 2–3 дня отёк не начнёт уменьшаться или станет больше, нужно снова показаться врачу.

Если откололся передний зуб, важно понять, насколько большой скол.
Есть несколько вариантов ситуации.
Если откололся небольшой кусочек эмали
Обычно это самая лёгкая ситуация. Врач может просто восстановить форму зуба композитным материалом (пломбой). Процедура занимает 20-40 минут, и зуб выглядит как раньше.
Если откололся более крупный фрагмент
Тогда зуб тоже можно восстановить, но иногда требуется более серьёзная реставрация - например, художественное восстановление или в дальнейшем установка винира или коронки, чтобы зуб был прочным.
Если откололся зуб и появилась боль
Это может означать, что затронут дентин или даже нерв. В этом случае нужно быстрее обратиться к стоматологу, чтобы защитить зуб и избежать воспаления.
Что можно сделать до визита к врачу:
- стараться не кусать этой стороной,
- избегать очень горячей и холодной пищи,
- если край зуба острый, аккуратно не травмировать губу или язык.
В большинстве случаев передние зубы восстанавливаются довольно хорошо и эстетично, поэтому переживать заранее не стоит.
Если хотите, уточните:
- откололся маленький уголок или половина зуба,
- есть ли боль или чувствительность,
- сколько вам лет.
По этим деталям можно точнее сказать, какое лечение, скорее всего, понадобится.

Если дочке 4 года и удалили верхние передние зубы (чаще всего это резцы), то то, что новые зубы пока не появляются - это нормально.
Постоянные передние верхние зубы обычно начинают прорезываться примерно в 6-7 лет. Иногда чуть раньше или позже, но в 4-5 лет они ещё практически никогда не появляются. Поэтому после удаления молочных зубов постоянные могут не расти ещё несколько лет - это естественно.
Удаление молочных зубов не ускоряет появление постоянных. Постоянные зубы выйдут тогда, когда подойдут по возрасту и сформируются их корни.
Что важно:
- следить за гигиеной полости рта,
- периодически показываться детскому стоматологу,
- примерно раз в год можно делать контрольный осмотр, чтобы убедиться, что зачатки постоянных зубов развиваются нормально.
Иногда врач может сделать снимок, чтобы проверить, есть ли зачатки постоянных зубов и правильно ли они расположены.
Повод для более тщательной проверки появляется, если:
- к 7-8 годам зубы так и не начинают прорезываться,
- есть сильная асимметрия (с одной стороны зуб вышел, с другой долго нет).
Итог: в 4 года отсутствие новых зубов после удаления молочных - это абсолютно нормально, потому что постоянные обычно появляются только через 2-3 года.

Понимаю ваше беспокойство, но в такой ситуации паниковать не нужно. Отсутствие зачатков верхних боковых резцов называется врождённая адентия. Это довольно частая особенность, и она встречается именно с этими зубами чаще всего.
Если на панорамном снимке действительно нет зачатков, значит эти зубы уже не появятся, потому что они просто не сформировались. Но сейчас, в возрасте 6,5 лет, обычно ничего срочного делать не нужно. Поэтому ортодонт и говорит наблюдать.
Что обычно происходит дальше.
Сейчас у ребёнка начинается смена зубов. Сначала прорежутся постоянные центральные резцы, потом остальные зубы. После того как зубной ряд сформируется (примерно к 11–12 годам), ортодонт оценивает ситуацию и выбирает тактику.
Есть два основных варианта лечения:
Первый вариант - закрытие промежутков.
Ортодонт с помощью брекетов перемещает клыки на место боковых резцов, а форму зубов потом корректируют. Иногда этот вариант выглядит очень естественно и не требует имплантов.
Второй вариант - сохранение места под будущие зубы.
Ортодонт удерживает пространство, а во взрослом возрасте (примерно после 18 лет) устанавливают импланты или делают другие виды протезирования.
Какой вариант лучше - зависит от:
- размера челюсти,
- прикуса,
- формы зубов,
- положения клыков.
Что важно делать сейчас:
- наблюдаться у ортодонта,
- следить за правильным прорезыванием остальных зубов,
- периодически делать контрольные снимки.
Итог: сейчас в 6,5 лет никакого срочного лечения не требуется. Такие ситуации обычно начинают активно решать в подростковом возрасте, когда уже понятно, как сформировался прикус.
Если хотите, можете уточнить:
- есть ли промежутки между передними зубами,
- начали ли уже прорезываться постоянные центральные резцы,
- есть ли скученность зубов.
По этим признакам можно примерно понять, какой путь лечения вероятнее всего подойдёт вашему ребёнку.

Несколько моментов, которые важны.
То, что при разговоре видно в основном нижние зубы и почти не видно верхних, часто связано с положением верхней челюсти или наклоном верхних резцов. Иногда это бывает при недостаточной высоте верхней челюсти или при её заднем положении. В таких случаях ортодонтическое лечение может частично улучшить ситуацию, но не всегда решает её полностью.
Выраженные носогубные складки и опущенность щёк тоже чаще связаны с особенностями строения лица и положением челюстей. Брекеты могут изменить положение зубов и немного поддержать мягкие ткани, но заметно изменить форму лица они обычно не могут.
Поэтому возможны два варианта лечения.
Первый вариант - ортодонтическое лечение брекетами.
Иногда правильное выравнивание зубов и изменение их наклона действительно улучшает улыбку, увеличивает видимость верхних зубов и делает лицо гармоничнее. Это самый простой и безопасный путь, и обычно лечение начинают именно с оценки ортодонта.
Второй вариант - комбинированное лечение (ортодонтия + ортогнатическая хирургия).
Если проблема связана с положением верхней или нижней челюсти, то для идеального результата может потребоваться операция по перемещению челюсти. После неё меняется положение губ, щёк, носогубных складок и улыбка становится более открытой. Но это уже более серьёзное лечение.
Чтобы точно понять, что именно нужно, обычно делают:
- панорамный снимок (ОПТГ),
- телерентгенографию головы (ТРГ) с анализом прикуса и профиля,
- фотопротокол лица и улыбки.
После анализа этих данных врач сможет сказать, можно ли добиться желаемого результата только брекетами или потребуется хирургическая коррекция.
Ваш план сначала сходить к ортодонту, а затем при необходимости к челюстно-лицевому хирургу - абсолютно правильный. Иногда ожидания «идеала» действительно достигаются только комбинированным лечением, но иногда оказывается, что ортодонтии достаточно.

Если на внутренней стороне нижней губы появилась белая твёрдая шишка, чаще всего это одно из нескольких доброкачественных образований слизистой.
Самые частые причины:
-
Мукоцеле (киста слюнной железы).
Это появляется, когда маленькая слюнная железа травмируется или её проток закупоривается. Обычно выглядит как шарик на внутренней стороне губы. Иногда бывает прозрачным или беловатым, может немного увеличиваться и уменьшаться. -
Травматическое уплотнение.
Если губу часто прикусывают или она постоянно трётся о зуб или пломбу, слизистая может утолщаться и образуется плотный бугорок. -
Фиброма слизистой.
Это небольшое доброкачественное разрастание ткани, которое тоже часто появляется после постоянной травмы губы.
Что важно обратить внимание:
-увеличивается ли шишка со временем,
-есть ли боль или кровоточивость,
-меняется ли цвет.
Самостоятельно прокалывать или выдавливать такую шишку не нужно.
Лучше показаться стоматологу-хирургу или стоматологу-терапевту. Обычно врач просто осматривает образование. Если это киста или фиброма, её при необходимости удаляют под местной анестезией - процедура занимает несколько минут.
Обратиться быстрее стоит, если:
- шишка быстро растёт,
- появляется боль или язвочка,
- она не проходит больше 2–3 недель.

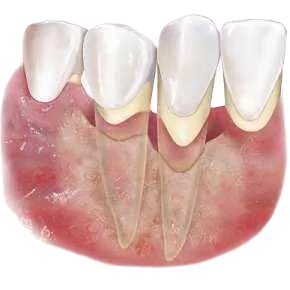
Здравствуйте. При пародонтозе лечение обычно состоит из двух частей: процедуры в клинике и поддерживающий уход дома. Важно понимать, что полностью «вылечить» пародонтоз нельзя, но можно остановить его развитие и сохранить зубы. Что обычно делают в клинике:
-
Профессиональная чистка зубов.
Удаляют зубной камень и налёт над десной и под десной. Это основа лечения, потому что камень поддерживает воспаление дёсен. -
Обработка пародонтальных карманов.
Если есть карманы между зубом и десной, врач очищает их специальными инструментами или ультразвуком. -
Полировка зубов и нанесение лечебных препаратов.
После чистки могут наносить гели или препараты, которые уменьшают воспаление дёсен. -
Лазерное или аппаратное лечение (по показаниям).
Иногда используют лазер или другие методы для обработки дёсен и уменьшения воспаления. -
Контроль прикуса и подвижности зубов.
Если зубы перегружены или начинают шататься, врач может предложить шинирование (соединение зубов специальной нитью или конструкцией). -
Регулярные осмотры.
Обычно рекомендуется приходить на профилактику каждые 3-6 месяцев.
Что нужно делать дома:
– чистить зубы 2 раза в день мягкой или средней щёткой;
– использовать зубную нить или межзубные ёршики;
– применять пасты для дёсен (по рекомендации врача);
– можно использовать лечебные гели для дёсен курсами;
– при необходимости делать полоскания антисептическими растворами, но не постоянно, а курсами.
Также важно следить за общим состоянием здоровья, потому что на состояние дёсен влияют курение, сахарный диабет, проблемы с кровообращением и дефицит витаминов.
Итог: основное лечение начинается в клинике - это чистка и обработка дёсен. А дома нужно регулярно поддерживать гигиену и выполнять рекомендации врача, чтобы болезнь не прогрессировала.

Здравствуйте. Понимаю ваше состояние - такая реакция у пациентов бывает, когда новые протезы резко меняют привычный вид лица и прикус. Но важно знать: ситуацию почти всегда можно исправить. Съёмные протезы не должны вызывать ощущение, что «это не вы». Если изменилась форма лица, высота зубов, прикус и появилась асимметрия - это говорит о том, что конструкция, скорее всего, выполнена или зафиксирована неправильно. Часто проблемы возникают из-за неверно определённой высоты прикуса или формы зубов.
Несколько важных моментов.
Во-первых, при правильном протоколе перед окончательной установкой делают этап примерки восковой модели зубов. На этом этапе пациент смотрит в зеркало, оценивает форму, длину зубов, линию улыбки, положение губ. Если этого этапа не было или изменения сделали уже после - результат может не соответствовать ожиданиям.
Во-вторых, асимметрия и смещение протеза вправо после коррекции не считаются нормой. Протез должен стоять стабильно и симметрично. Если он уходит в сторону или слетает - значит есть ошибка в конструкции или в прикусе.
В-третьих, съёмные протезы можно переделать. Иногда их корректируют, но если проблема в форме зубов, высоте прикуса или симметрии, чаще делают новую конструкцию.
Что вам лучше сделать сейчас.
-
Спокойно прийти на приём и чётко озвучить проблемы:
– форма зубов не нравится,
– изменилась высота и овал лица,
– асимметрия,
– протез смещается. -
Попросить врача проверить:
– высоту прикуса,
– симметрию зубного ряда,
– устойчивость протеза. -
Если врач говорит, что «всё хорошо», а вы видите явные проблемы, стоит получить второе мнение у другого стоматолога-ортопеда. Иногда взгляд со стороны помогает сразу понять причину.
Очень важно: деньги уже заплачены, но это не означает, что вы обязаны принимать результат, который вас не устраивает. Если конструкция действительно сделана неправильно, её должны корректировать или переделывать.
Итог.
Да, шанс сделать протезы так, чтобы вы выглядели естественно и узнавали себя, есть. Просто иногда требуется переделка конструкции и работа более опытного ортопеда. Не опускайте руки - такие ситуации исправляются.

Здравствуйте. В вашей ситуации онлайн-консультация по МРТ действительно может быть полезной как предварительный этап, но важно понимать, что окончательное решение всё равно принимается только после очного осмотра. После переломов челюсти, особенно если было несколько операций, могут возникать такие осложнения, как:
– неправильное положение суставной головки,
– артроз височно-нижнечелюстного сустава,
– асимметрия лица,
– повреждение ветвей тройничного нерва,
– рубцовые изменения и костные деформации.
По МРТ и КТ врачи могут оценить:
– положение суставной головки,
– состояние суставного диска,
– признаки артроза,
– деформацию костей,
– состояние мягких тканей.
Поэтому отправить МРТ специалисту для консультации - нормальная практика. Обычно такие случаи разбирают челюстно-лицевые хирурги, которые занимаются реконструктивной хирургией и проблемами ВНЧС. Но для полной оценки обычно требуется не только МРТ. Чаще всего смотрят:
– КТ обеих челюстей,
– МРТ височно-нижнечелюстного сустава,
– фотографии лица и прикуса,
– осмотр движения челюсти.
По результатам могут предложить разные варианты лечения, например:
– реконструктивную операцию на суставе,
– коррекцию положения челюсти (ортогнатическую операцию),
– лечение артроза сустава,
– лечение нейропатии тройничного нерва.
К сожалению, при повреждении нерва через несколько лет восстановить чувствительность полностью бывает сложно, но иногда можно уменьшить боль и дискомфорт.
Итог: онлайн-консультацию по МРТ пройти можно, и это разумный шаг, чтобы получить второе мнение. Но окончательный план лечения всё равно требует очной консультации у челюстно-лицевого хирурга, который занимается сложными реконструкциями челюсти и суставов.
Наш портал предлагает уникальную возможность получить консультацию стоматолога бесплатно и не выходя из дома.
- Сегодня выходной, праздничный, тяжелый и т.д. день и стоматология рядом с домом закрыта? Окажем первую помощь дистанционно!
- Вы недовольны лечением? Получите независимое мнение эксперта в стоматологии.
- Вам кажется, что Вас «развели»? Проверьте так ли это — задайте вопрос врачу, уточните диагноз и цены с помощью нашего сайта.
- Есть рентгеновский снимок, нужен анализ и разбор ситуации. Может помочь даже снимок с телефона!
- Нужен классный врач? Убедитесь в компетентности наших профессиональных консультантов онлайн и приходите на очный прием!
Как задать вопрос
Нажмите на кнопку «Задайте Ваш вопрос», выберите врача-консультанта и заполните предлагаемую форму. Как можно подробнее опишите проблему — врач не может провести осмотр очно. Прикрепите к вопросу фото или рентгеновские снимки — это сделает консультацию лучше.
ВНИМАНИЕ! Помните!
- Наши специалисты не ставят диагноз онлайн и не назначают лечение. Все советы носят рекомендательный характер.
- Ответ на вопрос отправляется на тот адрес электронной почты, который Вы указываете при обращении к врачу, поэтому будьте внимательны при наборе!
- Прикрепляйте фотографии, снимки и т.п. информацию — эффективность онлайн консультации в Вашей власти!