Содержание
- Причины появления
- Симптомы
- Классификация токсичности
- Провоцирующие факторы
- Диагностика заболевания
- Как лечить мукозит
- Меры профилактики
- Заключение
Причины возникновения мукозита после имплантации
В ротовой полости болезнь обычно развивается из-за химиотерапии или неправильной имплантации. Спровоцировать появление мукозита могут следующие врачебные ошибки:
- Неправильно подобранный дентальный имплантат. Приводит к неравномерной нагрузке, расшатыванию абатмента. Впоследствии усиливается нагрузка на кость, появляется воспаление, твердые челюстные структуры теряют объем.
- Зазоры между абатментом и имплантом или коронкой. Места соединений наиболее уязвимы к проникновению бактерий. Достичь абсолютной герметичности очень сложно, поэтому производителями имплантов постоянно улучшаются система соединений.
- Чрезмерное вкручивание импланта в кость может привести к ее разрушению.
- Инфицирование во время операции.
- Неправильный расчет нагрузок на протез и имплант.
- Неполный анамнез пациента.
- Неподходящая методика протезирования — успешность операции зависит от квалифицированности опытности специалиста.
- Неполноценная гигиена ротовой полости в послеоперационный период.
- Пародонтит и пиорея — болезни, приводящие к воспалению тканей, вокруг коронки.
- Никотиновая зависимость.
Клинические признаки заболевания на деснах и мягких тканях рта
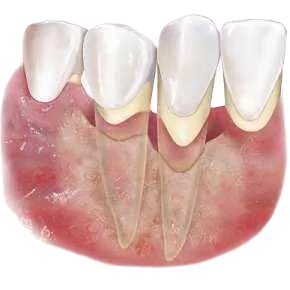
Мукозит — первая стадия отторжения импланта, на которой поражаются только мягкие ткани. При воспалении твердых тканей приходится говорить о периимплантите. Для орального мукозита свойственны характерные проявления в виде:
- расширения капилляров (эритема), являются следствием воспаления;
- отека пораженного участка, гиперплазии;
- отмирания тканей слизистой поверхности рта, выражается белыми пятнами;
- истончения слизистой оболочки;
- образования небольших язв, расположенных сразу в нескольких местах: на десне, небе, внутренней стороне щек;
- инфицирования язв, которое сопровождается нагноением.
Также оральный мукозит имеет проявления системного характера:
- повышение температуры тела на протяжении длительного периода;
- болевые ощущения;
- дискомфорт во время еды, разговора;
- утрата аппетита, снижение веса;
- воспаление подчелюстных лимфоузлов;
- зуд, сухость во рту.
Стадии и критерии токсичности
Согласно ВОЗ мукозит развивается поэтапно:
- Нулевая стадия — отсутствие характерных признаков болезни. В медицине этот этап именуется инкубационным, поскольку инфицирование только набирает обороты.
- Первая стадия сопровождается покраснениями, появлением небольших язв. Во время приема пищи и разговора ощущается дискомфорт из-за единичных поражений слизистой рта. Больные часто жалуются на зуд в ротовой полости. Состояние пациента удовлетворительное.
- Вторая стадия — увеличивается количество покраснений и язв. Появляется боль при разговоре, пережевывании и глотании.
- Третья стадия — язвенные поражения стремительно распространяются по слизистой рта, появляется отечность. Для профилактики повреждения пораженных участков желательно употреблять только мягкую или жидкую пищу.
- Четвертая стадия — самая тяжелая степень болезни. Сопровождается сильной болью постоянного характера и интенсивными кровотечениями. Питание возможно только путем зондирования.
Заболевание требует срочной медицинской помощи, при отсутствии таковой опасно летальным исходом.
Факторы риска развития мукозита
- Сбой метаболизма, нарушения в работе ЖКТ;
- ослабленный иммунитет из-за перенесенных болезней;
- стоматит в хронической стадии;
- несвоевременное лечение стоматологических болезней;
- аллергия на медпрепараты:
- противоопухолевые антибиотики (Митомицин, Винбластин, Дактиномицин);
- антиметаболические средства (Тиогуанин, Флюурацил, Цитарабин);
- алкилирующие препараты (Циклофосфамид, Цисплатин, Темодал).
- диабет;
- ВИЧ/СПИД;
- алкоголизм;
- почечные патологии.
Диагностика ротовой полости
Задача специалиста заключается в дифференциальном диагностировании. Необходимо исключить другие болезни, имеющие схожую клиническую картину:
- стоматит афтозный, гангренозный;
- остро протекающий некротический стоматит, возникающий из-за активного размножения бактерий и неспособности иммунитета противостоять инфекции;
- грибковое инфицирование — оральный кандидоз и др.;
- вирус герпеса, проявляющийся белыми пятнами;
- механическое повреждение слизистой в ходе адаптации к зубным протезам.
В целях диагностики проводится санация ротовой полости, назначаются лабораторные анализы крови и бакпосев воспаленной ткани. Выясняется происхождение возбудителя, подбирается эффективный вариант терапии. Иногда выполняется компьютерная томография рта.
Комплекс медицинской помощи
Лечение должно быть комплексным, включать механическую чистку с обеззараживанием слизистой и антимикробную терапию. Курс длится на протяжении двух недель.
Какими препаратами лечить
Стадия болезни и сложность протекания влияет на выбор лекарств. Для облегчения состояния больного, профилактики присоединения дополнительной инфекции и быстрого заживления ран применяют препараты:
- йодосодержащие растворы для полоскания;
- гели местного действия (Холисал-гель);
- локальные кортикостероиды (гели, растворы на основе Дексаметазона);
- анестетики (Лидокаин, Тримекаин) при сильных болях;
- группа биологических препаратов (Филграстим, Палифермин);
- Интерферон — для противовирусной терапии;
- средства с экстрактом алоэ, цинком.
Протокол лечения
В случае перехода мукозита в периимплантит при лечении показан хирургический протокол:
- визуально определяется размер пораженного участка;
- проводится очистка поверхности имплантата;
- марлевый тампон, смоченный в 2%-ном растворе хлоргексидина, накладывается на участок костного дефекта в течение 5 минут;
- удалив марлевый тампон, дефект промывается смесью 1 г тетрациклина и 20 мл стерильного физраствора;
- в растворе на основе тетрациклина смачивают биоактивный материал (гидроксиапатит);
- материал вводят в место дефекта, закрывают коллагеновой мембраной, смоченной в растворе тетрациклина.
За 2 дня до операции назначается курс системных антибиотиков трижды в день. Перед хирургическим вмешательством — полоскание ротовой полости 0,2% хлоргексидиновым раствором в течение 1 минуты.
Рекомендации по профилактике
Улучшить самочувствие больного помогает соблюдение простых правил профилактики. Следуя несложным рекомендациям, можно снизить болезненные проявления, вызванные воспалением и повысить эффективность лечения.
Правила ухода за полостью рта
- Чистить зубы необходимо зубной щеткой с мягкой щетиной, которую после каждого применения промывают дезинфицирующим средством;
- чистка зубов после еды и перед сном позволяет остановить развитие патогенных микроорганизмов во рту;
- на время терапии не использовать съемный зубной протез для предотвращения дальнейшего усугубления болезни;
- проводить полоскания растворами с антисептическими свойствами;
- пользоваться бальзамами для губ для профилактики их растрескивания.
Успешная борьба с болезнью зависит от количества выпитой жидкости — выпивая не меньше двух литров в день, получится избежать обезвоживания и ускорить выведение токсинов.
Какие продукты употреблять
Питание во время лечения мукозита предполагает исключение повреждений пораженной слизистой, для чего рекомендовано:
- отказаться от алкоголя;
- исключить слишком горячие, кислые, острые блюда и напитки;
- в рацион нужно включить белковосодержащие и низкокалорийные продукты.
Заключение
Оральный мукозит распространен среди пациентов с имплантами. Своевременная и правильная терапия, диета, соблюдение гигиенических правил способствуют быстрому купированию болевого синдрома. Полное выздоровление возможно только при комплексном подходе в лечении под наблюдением специалиста. Самолечение или несвоевременное обращение к специалисту могут привести к летальному исходу.