Добрый день. Горизонтально расположенный верхний клык в 12 лет - это не редкость, но оставлять «как есть» обычно не рекомендуется. Почему важно заняться этим:
- клык может не прорезаться сам,
- может начать давить на корни соседних зубов (особенно резцов) и повреждать их,
- может сместить зубной ряд,
- со временем лечение становится сложнее.
Что обычно делают в таких случаях:
- Диагностика
Нужно точно понять положение клыка:
– панорамный снимок (ОПТГ),
– лучше КТ - показывает, где именно лежит зуб и не задевает ли корни соседних. - Освобождение места
Часто клыку просто «не хватает места». Тогда ортодонт:
– расширяет зубной ряд,
– иногда удаляет молочный клык (если он ещё есть). - Ортодонтическое вытяжение клыка
Если клык лежит горизонтально, обычно делают:
– небольшую операцию (открывают зуб в десне),
– фиксируют на него кнопку или цепочку,
– с помощью брекетов постепенно «тянут» зуб в правильное положение.
Это стандартная и довольно отработанная схема. В 12 лет это как раз хороший возраст, чтобы заняться ситуацией. Чаще всего клык можно «вытащить» и поставить на место. Оставлять без лечения обычно не лучший вариант.
Что сделать сейчас:
– обратиться к ортодонту,
– сделать КТ,
– обсудить план: есть ли место и можно ли вытянуть зуб.

Добрый день. Такая ситуация встречается, и в большинстве случаев это не повод для паники. В норме смена верхних резцов начинается примерно в 6-7 лет, но у некоторых детей может сдвигаться до 7-8 лет. Если корни молочных зубов ещё «крепкие» (не рассосались), значит организм просто ещё не запустил процесс смены - это допустимо.
По поводу «крупных постоянных резцов».
Действительно, постоянные верхние резцы по размеру больше молочных, и часто один постоянный зуб визуально занимает почти место двух молочных. Поэтому на этапе прорезывания часто бывает: ощущение нехватки места, временная скученность или «кривизна», щели или наоборот плотное положение. Это нормальный этап, который потом частично выравнивается сам за счёт роста челюсти.
Тактика выжидания в вашем возрасте чаще всего правильная, если:
- на снимке есть зачатки постоянных зубов,
- они расположены нормально (не горизонтально, не упираются в соседние зубы),
- нет выраженной асимметрии или боли.
Когда стоит что-то делать уже сейчас:
- если на снимке видно, что постоянные зубы «идут» не туда (например, в сторону или внутрь),
- если молочные зубы долго не шатаются, а постоянные уже готовы прорезаться,
- если есть сильная скученность.
В таких случаях иногда удаляют молочные зубы, чтобы освободить путь. Что можно сделать сейчас:
- сделать панорамный снимок (если не делали),
- наблюдаться у детского стоматолога или ортодонта,
- контролировать ситуацию раз в 6 месяцев.

Добрый день. Это частая ситуация, и тут действительно могут быть разные подходы. Но в современном лечении у детей 8-9 лет обычно не спешат удалять постоянные зубы, а сначала стараются создать место. Разберу по сути.
Что происходит
У ребёнка, скорее всего крупные постоянные резцы, узкая верхняя челюсть или нехватка длины зубного ряда, клыкам не хватает места. Это классическая ортодонтическая проблема в сменном прикусе.
Какая тактика сейчас считается более правильной
- В этом возрасте сначала пробуют расширение
В 8-9 лет швы челюсти ещё податливы, и расширение работает хорошо.
Что даёт расширение:
- увеличивает ширину челюсти,
- частично создаёт место для клыков,
- улучшает прикус и дыхание.
Но важно понимать: расширение не всегда даёт «полное» место, особенно если зубы действительно крупные. Но оно почти всегда улучшает ситуацию и снижает объём будущего лечения.
- Удаление пятёрок - это более поздний и крайний этап
Удаление постоянных премоляров (5-х зубов):
- обычно делают позже (10-12 лет и старше),
- только после полной диагностики (ТРГ, КТ, расчёты),
- когда точно понятно, что места не хватит даже после расширения.
Удалять в 8-9 лет «на всякий случай» - слишком рано и необратимо.
- Часто используют комбинированный подход
Современная тактика чаще такая:
- сначала расширение (пластина или аппарат),
- наблюдение за ростом,
- затем решение: хватает ли места или всё-таки нужны удаления.
Иногда после расширения удаётся обойтись без удаления, иногда всё равно требуется, но уже в меньшем объёме и более точно.
Почему второй врач мог сказать про удаление
Если зубы очень крупные и челюсть маленькая, он заранее прогнозирует дефицит места. Такое бывает. Но это не значит, что нужно сразу удалять без попытки расширения.
В 8–9 лет в большинстве случаев начинают с расширения челюсти и наблюдения. Удаление пятёрок рассматривают позже, если место всё равно не появилось.
Что вам сейчас лучше сделать:
- сделать панорамный снимок и желательно ТРГ,
- показать ребёнка ортодонту, который планирует лечение по снимкам и расчётам,
-обсудить план в два этапа: сначала расширение, потом решение по удалению.

Здравствуйте. Ситуация, которую вы описываете, говорит о том, что при коррекции «сняли» слишком много высоты, и прикус сейчас нарушен. То, что начали тереться передние зубы и появилась болезненность - это как раз признак потери высоты и неправильного распределения нагрузки.
Теперь по вашему вопросу. Нарастить керамику на уже глазурованной металлокерамике теоретически возможно, но не во всех случаях это хорошее решение. Как это делается:
- конструкцию снимают,
- отправляют в лабораторию,
- техник наносит дополнительный слой керамики и заново обжигает.
Важно:
- это делается не во рту, а только в лаборатории,
- требуется снятие мостов,
- не всегда удаётся идеально попасть в цвет и форму,
- есть риск, что новая керамика будет менее прочной в месте добавления.
Если мосты винтовые (прикручивающиеся), это плюс - их можно аккуратно снять без разрушения.
Когда наращивание допустимо:
- если конструкция в целом правильная по форме и положению,
- если ошибка именно в высоте (не хватает миллиметров),
- если объём добавки небольшой.
Когда лучше переделка:
- если сильно нарушен прикус,
- если уже есть проблемы с суставом или боль,
- если форма и контакты изначально были неправильными,
- если нужно значительно менять высоту.
Очень важный момент:
Перед тем как что-то наращивать, врач должен сначала правильно определить прикус (центральное соотношение, высоту) и проверить его на временной конструкции или хотя бы с помощью временных накладок. Иначе есть риск «добавить» керамику, но не решить проблему.

Здравствуйте. Да, такая схема лечения нормальная и широко применяемая. Это стандартный протокол, если импланты устанавливались с отсроченной нагрузкой.
Почему ждут 4 месяца
Имплантам нужно время, чтобы «прижиться» в кости (это называется остеоинтеграция).
Для верхней челюсти обычно как раз и закладывают 3-6 месяцев, потому что кость там мягче, чем на нижней.
Почему 5 имплантов - это нормально
Для полной верхней челюсти используют разные схемы:
– All-on-4 (4 импланта),
– All-on-6 (6 имплантов),
– промежуточные варианты (5 имплантов).
5 имплантов - это хороший, даже более надёжный вариант, чем 4.
Почему винтовой протез - это плюс
Винтовая фиксация:
– позволяет снимать протез при необходимости,
– удобна для контроля и обслуживания,
– надёжнее в долгосрочной перспективе.
Ваш случай выглядит как классическая отсроченная имплантация с последующим протезированием на винтах.

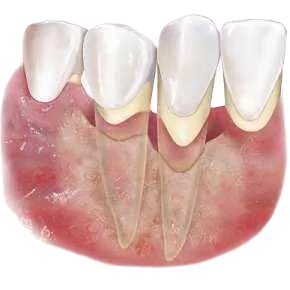
В таком возрасте шишка на десне у ребёнка - частая ситуация, но важно понять причину. Чаще всего это бывает:
- Свищ (гнойничок от зуба)
Самый частый вариант. Выглядит как шарик или «прыщик» на десне, иногда белый или с точкой. Обычно связан с кариесом молочного зуба или воспалением у корня. Может то появляться, то уменьшаться. - Воспаление при прорезывании зуба
Если рядом режется зуб, десна может припухать и выглядеть как бугорок. - Травматическое уплотнение
Если ребёнок прикусил десну или поцарапал, может появиться небольшая шишка.
Что важно сейчас:
- не давить и не прокалывать,
- посмотреть, есть ли рядом разрушенный или тёмный зуб,
- обратить внимание, болит ли при нажатии.
Показать ребёнка стоматологу желательно в ближайшие дни, особенно если:
- шишка не проходит,
- появляется гной или неприятный запах,
- ребёнок жалуется на боль,
- есть кариес рядом.
Если это свищ, сам по себе он не «вылечится» - нужно лечить или удалять причинный молочный зуб. Чаще всего такая шишка - это сигнал воспаления у зуба, и лучше не тянуть с осмотром.
Если хотите, напишите:
- где именно шишка (сверху/снизу, возле какого зуба),
- какого она цвета,
- есть ли боль.
Я подскажу точнее, что это похоже именно в вашем случае.

Здравствуйте. По описанию у вас не столько проблема «материала», сколько проблема прикуса и контактов между зубами.
Разберу по сути.
- Ощущение «тяжести» коронок
Это не из-за циркония. Он не «тяжёлый» для зубов - нервные окончания не чувствуют вес. Такое ощущение чаще возникает, когда:
- есть перегрузка зубов,
- нарушены контакты,
- есть напряжение мышц и сустава.
То, что у вас появилась боль в шее - очень типично для нарушенного прикуса.
- Поскрипывание коронок
Это важный симптом. Значит есть:
- неправильные контакты между зубами,
- возможно, трение «край в край» или боковые помехи,
- перегрузка отдельных зубов.
Это не норма. Со временем это может привести к сколам керамики, расшатыванию конструкции, боли в мышцах и суставе.
- Почему стало хуже через время
После брекетов прикус может быть нестабильным.
Плюс коронки могли сначала «не мешать», а потом из-за микросмещений или адаптации началась перегрузка. - Можно ли просто подшлифовать
В большинстве случаев - да, это первое, что нужно сделать.
Но важно:
- не просто «подпилить на глаз»,
- а провести полноценную коррекцию прикуса (артикуляционная бумага, проверка движений челюсти, иногда через каппы).
Иногда достаточно точечной коррекции, и все симптомы уходят.
- Нужно ли переделывать коронки
Не всегда.
Переделка нужна, если:
- коронки изначально неправильной формы,
- сильно нарушена высота или положение,
- не удаётся добиться нормальных контактов коррекцией.
- Материал (цирконий) тут не проблема
Цирконий -нормальный материал для передних зубов.
Менять его «на что-то полегче» смысла нет - это не решит проблему.
Что вам лучше сделать:
- обратиться к опытному ортопеду или гнатологу,
- проверить прикус в статике и в движении,
- сделать корректную шлифовку контактов,
- при необходимости - рассмотреть ночную каппу (если есть скрежет/бруксизм).

Здравствуйте. То, что вы описываете - не норма. Пластинка не должна расширяться до состояния, когда она перестаёт садиться на зубы. По сути.
Если после подкруток пластинка:
– не надевается до конца,
– «висит» и не фиксируется,
– вызывает сильное давление или боль, значит активация идёт слишком быстро или в слишком большом объёме.
Что могло произойти:
– 5 активаций на каждый винт раз в неделю - это довольно интенсивно,
– при двух винтах нагрузка удваивается,
– челюсть просто не успевает «догонять» расширение аппарата.
Что делать прямо сейчас:
- Немедленно прекратить подкрутки.
- Попробовать надеть пластинку без усилия.
– если не садится - не давить и не «дожимать»,
– можно временно не носить, чтобы не травмировать зубы и десну. - Связаться с любой стоматологической клиникой/ортодонтом
Не обязательно ждать именно своего врача. Любой ортодонт сможет:
– оценить ситуацию,
– при необходимости «откатить» винт назад,
– скорректировать режим активации.
Важно: винт при необходимости можно немного «закрутить обратно», но если вы не уверены - лучше не делать это самостоятельно.
Почему это важно не игнорировать:
– можно перегрузить зубы,
– вызвать боль и воспаление,
– нарушить правильное направление расширения.
Итог. Скорее всего, идёт слишком быстрая активация. Пластинка не должна переставать садиться - это сигнал остановиться. Сейчас главное - прекратить подкрутки и показать ребёнка ортодонту (любому доступному), не дожидаясь выхода врача из отпуска.
Если хотите, напишите:
– это верхняя или нижняя пластинка,
– насколько не садится (чуть или совсем),
– есть ли боль.
Я подскажу, насколько срочно нужно вмешательство.

На 3-й день после лечения или удаления десна может выглядеть «необычно» - это не всегда плохо. Но важно понять, что именно вы видите.
Что может быть нормой на 3-й день:
– бело-желтоватый налёт (это фибрин, защитная плёнка),
– лёгкая болезненность,
– небольшая припухлость,
– дискомфорт при нажатии.
Что не норма:
– серо-грязный или тёмный цвет с неприятным запахом,
– усиливающаяся боль, особенно пульсирующая,
– нарастающий отёк,
– привкус гноя,
– повышение температуры.
Если десна просто немного изменена по цвету и слегка болит - это может быть обычное заживление.
Что можно делать сейчас:
– не трогать это место,
– не полоскать активно (если было удаление),
– можно делать ванночки с хлоргексидином или мирамистином 2 раза в день,
– не жевать на этой стороне.
Если в ближайшие 1-2 дня станет легче - всё идёт нормально.
Если боль усилится или появится неприятный запах - лучше показаться врачу, чтобы исключить воспаление (например, альвеолит).
Если хотите, уточните:
– был ли зуб удалён или лечили,
– какого именно цвета десна сейчас,
– есть ли запах или привкус.
По этим деталям можно точнее понять, норма это или нет.

Для установки коронки на имплант важен не просто «уровень слизистой», а её состояние и форма вокруг импланта. Что считается нормой:
- Высота слизистой
Желательно, чтобы вокруг импланта было примерно 2-3 мм здоровой десны над костью.
Это обеспечивает:
– нормальную «биологическую ширину»,
– защиту от воспаления,
– стабильность результата. - Толщина десны
Очень важно, чтобы десна была не тонкая, а плотная (так называемый толстый биотип).
Тонкая десна:
– даёт риск просвечивания импланта,
– быстрее «садится» со временем. - Форма десны
Десна должна быть правильно сформирована (это делает формирователь десны):
– плавный контур,
– симметрия (особенно в зоне улыбки),
– наличие межзубных сосочков. - Уровень относительно соседних зубов
Край десны должен находиться на одном уровне с соседними зубами или максимально близко к ним.
Иначе будет:
– неэстетично,
– могут появляться «чёрные треугольники».
Когда есть проблемы:
– десны мало → может потребоваться пластика десны,
– десна тонкая → возможна подсадка тканей,
– десна «просела» → коррекция перед протезированием.
Итог. для нормальной установки коронки нужно около 2-3 мм здоровой, плотной десны с правильным контуром вокруг импланта. Это важно не только для эстетики, но и для долговечности конструкции.
Наш портал предлагает уникальную возможность получить консультацию стоматолога бесплатно и не выходя из дома.
- Сегодня выходной, праздничный, тяжелый и т.д. день и стоматология рядом с домом закрыта? Окажем первую помощь дистанционно!
- Вы недовольны лечением? Получите независимое мнение эксперта в стоматологии.
- Вам кажется, что Вас «развели»? Проверьте так ли это — задайте вопрос врачу, уточните диагноз и цены с помощью нашего сайта.
- Есть рентгеновский снимок, нужен анализ и разбор ситуации. Может помочь даже снимок с телефона!
- Нужен классный врач? Убедитесь в компетентности наших профессиональных консультантов онлайн и приходите на очный прием!
Как задать вопрос
Нажмите на кнопку «Задайте Ваш вопрос», выберите врача-консультанта и заполните предлагаемую форму. Как можно подробнее опишите проблему — врач не может провести осмотр очно. Прикрепите к вопросу фото или рентгеновские снимки — это сделает консультацию лучше.
ВНИМАНИЕ! Помните!
- Наши специалисты не ставят диагноз онлайн и не назначают лечение. Все советы носят рекомендательный характер.
- Ответ на вопрос отправляется на тот адрес электронной почты, который Вы указываете при обращении к врачу, поэтому будьте внимательны при наборе!
- Прикрепляйте фотографии, снимки и т.п. информацию — эффективность онлайн консультации в Вашей власти!